Az oldal más nyelven történő letöltéséhez vagy nyomtatásához először válassza ki a nyelvet a bal felső sarokban található legördülő menüből.

IAOMT állásfoglalás az emberi állcsont-kavitációról
Az állcsont-patológiai bizottság elnöke: Ted Reese, DDS, MAGD, NMD, FIAOMT
Karl Anderson, DDS, MS, NMD, FIAOMT
Patricia Berube, DMD, MS, CFMD, FIAOMT
Jerry Bouquot, DDS, MSD
Teresa Franklin, PhD
Jack Kall, DMD, FAGD, MIAOMT
Cody Kriegel, DDS, NMD, FIAOMT
Sushma Lavu, DDS, FIAOMT
Tiffany Shields, DMD, NMD, FIAOMT
Mark Wisniewski, DDS, FIAOMT
A bizottság szeretné kifejezni köszönetünket Michael Gossweilernek, DDS-nek, MS-nek, NMD-nek, Miguel Stanley-nek, DDS-nek és Stuart Nunally-nak, DDS-nek, MS-nek, FIAOMT-nak, NMD-nek a dolgozattal kapcsolatos kritikáikért. Ezúton is szeretnénk elismerni Dr. Nunnally felbecsülhetetlen értékű hozzájárulását és erőfeszítését a 2014-es állásfoglalás összeállításában. Munkája, szorgalma és gyakorlata adta a gerincét ennek a frissített lapnak.
Jóváhagyta az IAOMT Igazgatósága 2023. szeptemberében
Tartalomjegyzék
Kúpos komputertomográfia (CBCT)
Biomarkerek és szövettani vizsgálat
Fejlődő szempontok diagnosztikai célokra
Akupunktúrás meridián értékelés
Szisztémás és klinikai következmények
Alternatív kezelési stratégiák
Referenciák
I. függelék IAOMT 2. felmérés eredménye
II. Függelék IAOMT 1. felmérés eredménye
III. Függelék képek
1. ábra Az állcsont zsíros degeneratív oszteonekrózisa (FDOJ)
2. ábra Citokinek FDOJ-ban az egészséges kontrollokhoz képest
3. ábra Retromoláris FDOJ műtéti eljárása
4. ábra Curettage és az FDOJ megfelelő röntgenképe
Filmek Videóklipek állcsont műtétről betegeknél
Az elmúlt évtizedben a lakosság és az egészségügyi szolgáltatók körében egyre inkább tudatosult a szájüregi és a szisztémás egészség közötti kapcsolat. Például a parodontális betegség a cukorbetegség és a szívbetegség kockázati tényezője. Az állcsont patológiája és az egyén általános egészségi állapota és vitalitása között egy potenciálisan következményes és egyre jobban kutatott kapcsolat is kimutatható. A technikailag fejlett képalkotó módszerek, például a kúpnyalábú komputertomográfia (CBCT) alkalmazása nagymértékben hozzájárult az állcsont-patológiák azonosításához, amelyek a diagnosztikai képességek javulásához és a sebészeti beavatkozások sikerességének értékeléséhez vezettek. A tudományos jelentések, a dokudrámák és a közösségi média növelte a közvélemény figyelmét ezekre a patológiákra, különösen azok körében, akik olyan megmagyarázhatatlan krónikus neurológiai vagy szisztémás betegségekben szenvednek, amelyek nem reagálnak a hagyományos orvosi vagy fogászati beavatkozásokra.
A Nemzetközi Szájgyógyászati és Toxikológiai Akadémia (IAOMT) azon a meggyőződésen alapszik, hogy a tudománynak kell az alapját képeznie minden diagnosztikai és kezelési mód kiválasztásának és alkalmazásának. Ezt a prioritást szem előtt tartva 1) frissítjük a 2014-es IAOMT állkapocscsont osteonecrosis helyzetről szóló dokumentumunkat, és 2) szövettani megfigyelések alapján tudományosan és orvosilag pontosabb elnevezést javasolunk a betegségre, különösen a krónikus iszkémiás medulláris betegségre. az állcsont (CIMDJ). A CIMDJ olyan csontállapotot ír le, amelyet a szivacsos csont sejtösszetevőinek elhalása jellemez, másodlagosan a vérellátás megszakadása miatt. Története során arra, amire CIMDJ-ként hivatkozunk, számos név és betűszó utalt, amelyeket az 1. táblázat sorol fel, és az alábbiakban röviden tárgyaljuk.
Az Akadémia és a tanulmány célja és szándéka, hogy tudományos, kutatási és klinikai megfigyeléseket biztosítson a betegek és a klinikusok számára, hogy megalapozott döntéseket hozzanak ezeknek a CIMDJ-elváltozásoknak a mérlegelésekor, amelyeket gyakran állcsontüregeknek neveznek. Ez a 2023-as tanulmány klinikusok, kutatók és egy kiváló állcsontpatológus, Dr. Jerry Bouquot közös erőfeszítésével készült, több mint 270 cikk áttekintését követően.
Egyetlen másik csontban sincs olyan nagy a traumák és fertőzések lehetősége, mint az állcsontokban. Az állcsontüregek (azaz CIMDJ) témájával kapcsolatos szakirodalom áttekintése azt mutatja, hogy ezt az állapotot az 1860-as évek óta diagnosztizálják, kezelik és kutatják. 1867-ben Dr. HR Noel tartott előadást címmel Előadás a fogszuvasodásról és a csontnekrózisról a Baltimore College of Dental Surgery-ben, 1901-ben pedig William C. Barrett hosszasan tárgyalja az állkapocs-üregeket az Oral Pathology and Practice: A Textbook for the Use of Students in Dental Colleges and a Handbook for Dental Practitioners című tankönyvében. GV Black, akit gyakran a modern fogászat atyjaként emlegetnek, 1915-ben megjelent, Special Dental Pathology című tankönyvébe belefoglalt egy részt, amelyben leírja az általa az állkapocs-osteonekrózisnak (JON) leírt betegség „szokásos megjelenését és kezelését”.
Az állcsontüregek kutatása megtorpanni látszott egészen az 1970-es évekig, amikor mások elkezdték kutatni a témát, különféle neveket és címkéket használva, és ezzel kapcsolatos információkat publikáltak a modern szájpatológiai tankönyvekben. Például 1992-ben Bouquot és munkatársai intraosseus gyulladást figyeltek meg krónikus és súlyos arcfájdalmakban szenvedő betegeknél (N=135), és megalkották a „neuralgiát kiváltó kavitációs osteonecrosis” vagy NICO kifejezést. Bár Bouquot és munkatársai nem nyilatkoztak a betegség etiológiájáról, arra a következtetésre jutottak, hogy az elváltozások valószínűsíthetően krónikus arcneuralgiát idéztek elő egyedi lokális jellemzőkkel: intraosseus üregképződéssel és hosszan tartó csontnekrózissal, minimális gyógyulás mellett. Egy trigeminus (N=38) és arc (N=33) neuralgiában szenvedő betegek klinikai vizsgálatában Ratner és munkatársai azt is kimutatták, hogy szinte minden betegnél üregek voltak az alveoláris csontban és az állcsontban. A néha 1 centiméternél nagyobb átmérőjű üregek a korábbi foghúzások helyén voltak, és általában nem voltak kimutathatók röntgensugarakkal.

 Az általunk CIMDJ-ként azonosított kifejezésekre számos egyéb kifejezés létezik a szakirodalomban. Ezeket az 1. táblázat tartalmazza, és röviden itt tárgyaljuk. Adams és munkatársai egy 2014-es állásfoglalásban alkották meg a krónikus fibrózisos osteomyelitis (CFO) kifejezést. Az állásfoglalás egy multidiszciplináris konzorcium eredményeként jött létre a szájgyógyászat, az endodontia, a szájpatológia, a neurológia, a reumatológia, a fül-orr-gégészet, a parodontológia, a pszichiátria, a száj- és állcsont-radiológia, az anesztézia, az általános fogászat és a belgyógyászat területéről. . A csoport célja az volt, hogy interdiszciplináris platformot biztosítsanak a fej, a nyak és az arc betegségeinek kezelésére. Ennek a csoportnak a kollektív erőfeszítései, kiterjedt szakirodalmi kutatások és beteginterjúk eredményeként egy sajátos klinikai mintázat alakult ki, amelyet CFO-nak neveztek. Megjegyezték, hogy ezt a betegséget gyakran nem diagnosztizálják, mert más szisztémás állapotokkal együtt jár. Ez a csoport rámutatott a betegség és a szisztémás egészségügyi problémák közötti lehetséges kapcsolatokra, valamint arra, hogy orvosokból álló csapatra van szükség a beteg megfelelő diagnosztizálásához és kezeléséhez.
Az általunk CIMDJ-ként azonosított kifejezésekre számos egyéb kifejezés létezik a szakirodalomban. Ezeket az 1. táblázat tartalmazza, és röviden itt tárgyaljuk. Adams és munkatársai egy 2014-es állásfoglalásban alkották meg a krónikus fibrózisos osteomyelitis (CFO) kifejezést. Az állásfoglalás egy multidiszciplináris konzorcium eredményeként jött létre a szájgyógyászat, az endodontia, a szájpatológia, a neurológia, a reumatológia, a fül-orr-gégészet, a parodontológia, a pszichiátria, a száj- és állcsont-radiológia, az anesztézia, az általános fogászat és a belgyógyászat területéről. . A csoport célja az volt, hogy interdiszciplináris platformot biztosítsanak a fej, a nyak és az arc betegségeinek kezelésére. Ennek a csoportnak a kollektív erőfeszítései, kiterjedt szakirodalmi kutatások és beteginterjúk eredményeként egy sajátos klinikai mintázat alakult ki, amelyet CFO-nak neveztek. Megjegyezték, hogy ezt a betegséget gyakran nem diagnosztizálják, mert más szisztémás állapotokkal együtt jár. Ez a csoport rámutatott a betegség és a szisztémás egészségügyi problémák közötti lehetséges kapcsolatokra, valamint arra, hogy orvosokból álló csapatra van szükség a beteg megfelelő diagnosztizálásához és kezeléséhez.
Az állcsont kavitációs elváltozásait gyermekeknél is megfigyelték. 2013-ban Obel és munkatársai leírták a gyermekek elváltozásait, és megalkották a fiatalkori mandibuláris krónikus osteomyelitis (JMCO) kifejezést. Ez a csoport javasolta az intravénás (IV) biszfoszfonátok lehetséges kezelését ezeknek a gyermekeknek a kezelésére. 2016-ban Padwa és munkatársai publikáltak egy tanulmányt, amely egy fokális steril gyulladásos osteitist ír le gyermekbetegek állcsontjaiban. A léziót gyermekkori krónikus, nem bakteriális osteomyelitisnek (CNO) nevezték el.
2010 óta Dr. Johann Lechner, az állcsont-kavitációs elváltozások legszélesebb körben publikált szerzője és kutatója és mások kutatják ezen elváltozások kapcsolatát a citokintermeléssel, különös tekintettel a RANTES gyulladásos citokinre (más néven CCL5). Dr. Lechner különféle kifejezéseket használt ezen elváltozások leírására, beleértve a korábban említett NICO-t, de az állcsont aszeptikus iszkémiás osteonecrosisát (AIOJ) és az állcsont zsíros degeneratív osteonecrosisát (FDOJ) is. Leírása/címkéje a fizikai megjelenésen és/vagy a klinikailag vagy intraoperatívan megfigyelt makroszkóposan patológiás állapoton alapul.
Most egy másik, nemrégiben azonosított állcsont-patózis tisztázására van szükség, amely eltér e cikk témájától, de zavaró lehet a kavitációs elváltozásokat kutatók számára. Ezek az állkapocs csontos elváltozásai, amelyek gyógyszerhasználat eredményeként keletkeznek. Az elváltozásokat a legjobban a vérellátás elvesztése jellemzi, és ezt követően a csontok ellenőrizhetetlen elzáródása. Ezeket a léziókat Ruggiero és munkatársai a csontelválasztással járó szájfekélynek (OUBS) nevezték el állásfoglalásában. Amerikai Száj- és Állcsontsebészek Szövetsége (AAOMS), valamint Palla és munkatársai egy szisztematikus áttekintésben. Mivel ez a probléma egy vagy több gyógyszer használatához kapcsolódik, az IAOMT azon a véleményen van, hogy ezt a fajta elváltozást leginkább a gyógyszeres kezeléssel összefüggő állkapocs osteonecrosis (MRONJ) néven írják le. Az MRONJ-t ebben a cikkben nem tárgyaljuk, mivel etiológiája és kezelési megközelítései eltérnek attól, amit mi CIMDJ-nek nevezünk, és korábban alaposan tanulmányozták.
A Cone-beam komputertomográfiás (CBCT) röntgenfelvételek egyre elterjedtebb használata sok fogorvosnál a CIMDJ-ként emlegetett intramedulláris kavitációk fokozott megfigyeléséhez vezetett, amelyeket korábban figyelmen kívül hagytak, és ezért figyelmen kívül hagytak. Most, hogy ezek az elváltozások és anomáliák könnyebben azonosíthatók, a fogorvosi szakma felelőssége lesz a betegség diagnosztizálása, valamint a kezelési javaslatok és ellátás biztosítása.
A CIMDJ létezésének értékelése és azonosítása jelenti a megértésének kiindulópontját. A patológiával összefüggésbe hozható sok névtől és mozaikszótól függetlenül a nekrotikus vagy elhaló csont jelenléte az állcsont medulláris komponensében jól ismert.
Ha a műtét során megfigyelik, ezek a csonthibák számos módon jelentkeznek. Egyes szakemberek arról számolnak be, hogy a léziók több mint 75%-a teljesen üreges, vagy puha, szürkésbarna és demineralizált/granulomatitisz szövettel van tele, gyakran sárga olajos anyaggal (olajciszták) találhatók a hibás területeken, a környező normál csontanatómiával. Mások olyan üregek jelenlétéről számolnak be, amelyeken változó a kortikális csontsűrűség, amelyek kinyitáskor rostos, fekete, barna vagy szürke fonalas anyagokkal béleltnek tűnnek. Megint mások durva elváltozásokról számolnak be, amelyeket különféleképpen „kavicsos”, „mint fűrészpor”, „üreges üregek” és „száraz” néven írnak le, és az üreg falai időnként szklerotikus, fogszerű keménységet mutatnak. Szövettani vizsgálat alapján ezek az elváltozások hasonlónak tűnnek a test más csontjaiban előforduló nekrózishoz, és szövettanilag különböznek az osteomyelitistől (lásd 1. ábra). A CIMDJ-betegséget illusztráló további képek, amelyek némelyike grafikus jellegű, a jelen dokumentum végén található III. függelékben található.
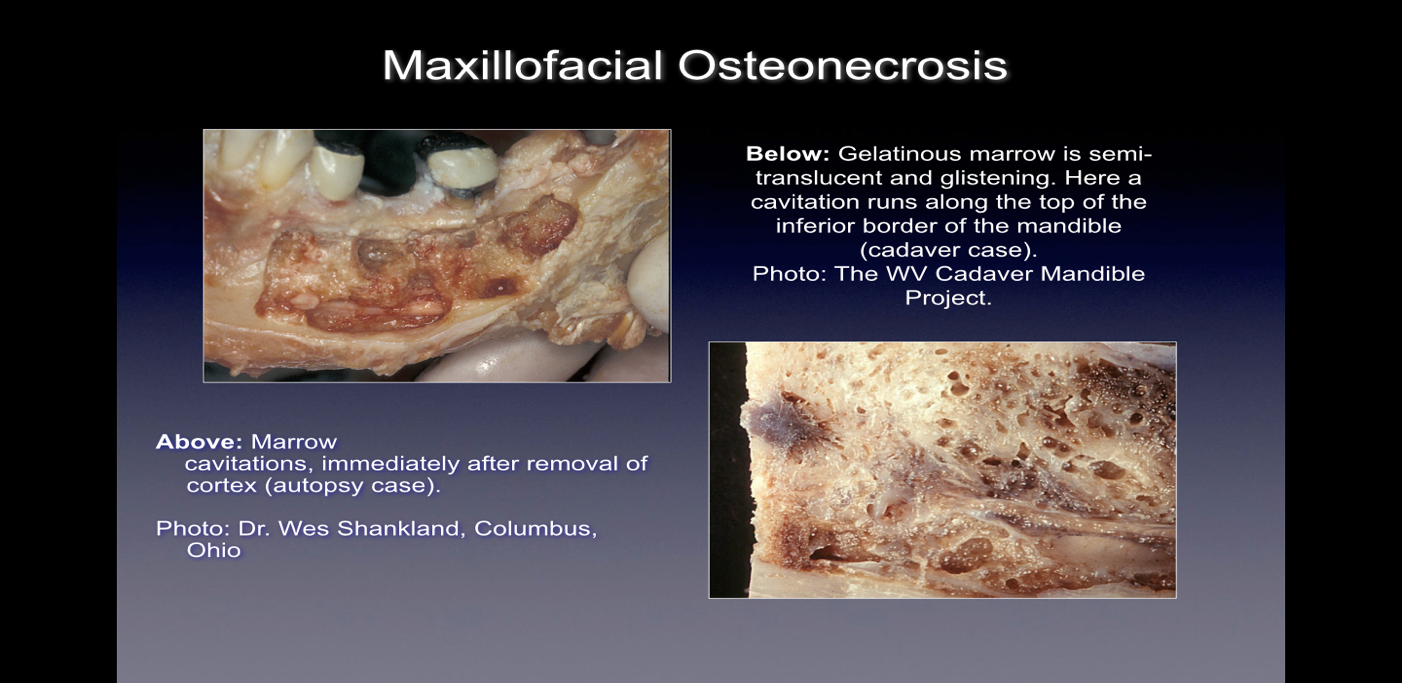
ábra 1 A CIMDJ-ről készült képek egy holttestből
Más egészségügyi szakemberekhez hasonlóan a fogorvosok is szervezett folyamatot alkalmaznak, amely különféle módszereket és módozatokat alkalmaz a kavitációs elváltozások diagnosztizálására. Ezek magukban foglalhatják a fizikális vizsgálat elvégzését, amely magában foglalja az egészségügyi anamnézis felvételét, a tünetek értékelését, a laboratóriumi vizsgálatok elvégzéséhez szükséges testnedvek vételét, valamint a biopsziához és a mikrobiológiai vizsgálatokhoz szükséges szövetminták vételét (azaz a kórokozók jelenlétének vizsgálatát). A képalkotó technológiákat, például a CBCT-t is gyakran használják. Azoknál a komplex betegségekben szenvedő betegeknél, akik nem mindig követnek egy mintát, vagy nem illeszkednek egy tünetegyüttes tipikus sorrendjéhez, a diagnosztikai folyamat részletesebb elemzést igényelhet, amely eleinte csak differenciáldiagnózist eredményezhet. Az alábbiakban ezen diagnosztikai módok közül néhány rövid leírását adjuk meg.
Kúpos komputertomográfia (CBCT)
A Ratner és munkatársai által már 1979-ben leírt diagnosztikai technikák, amelyek a digitális tapintást és nyomást, a diagnosztikus helyi érzéstelenítő injekciókat, a kórtörténet figyelembevételét és a kisugárzó fájdalom lokalizációját hasznosítják az állcsontüregek diagnosztizálásában. Míg azonban ezen elváltozások némelyike fájdalmat, duzzanatot, bőrpírt és még lázat is okoz, mások nem. Ezért gyakran van szükség objektívebb intézkedésre, például képalkotásra.
A kavitációkat általában nem észlelik a fogászatban általánosan használt szabványos kétdimenziós (2-D, például periapikális és panoráma) radiográfiai filmeken. Ratner és munkatársai kimutatták, hogy a csontok legalább 40%-át módosítani kell a változások kimutatásához, és ezt a későbbi munkák is alátámasztják, és ezt a 2. ábra is szemlélteti. Ez a 2-D képalkotás sajátos korlátaihoz kapcsolódik, ami szuperponálást okoz. az anatómiai struktúrák, az érdeklődési területek elfedése. Defektusok vagy patológiák esetén, különösen a mandibulában, a sűrű kéregcsont elfedő hatása az alatta lévő struktúrákra jelentős lehet. Ezért olyan technológiailag fejlett képalkotó technikákra van szükség, mint a CBCT, a Tech 99 szkennelés, a mágneses rezonancia képalkotás (MRI) vagy a transz-alveoláris ultrahang-szonográfia (CaviTAU™).
A rendelkezésre álló különféle képalkotó technikák közül a CBCT a legszélesebb körben használt diagnosztikai eszköz, amelyet a kavitáció diagnosztizálásában vagy kezelésében részt vevő fogorvosok használnak, ezért ezt részletesen tárgyaljuk. A CBCT technológia sarokköve az a képessége, hogy egy érdekes elváltozást 3 dimenzióban (frontális, sagittális, koronális) tekintsen meg. A CBCT megbízható és pontos módszernek bizonyult az állkapocs csonton belüli hibáinak méretének és kiterjedésének azonosítására és becslésére, kisebb torzítással és kisebb nagyítással, mint a 2-D röntgensugarak.
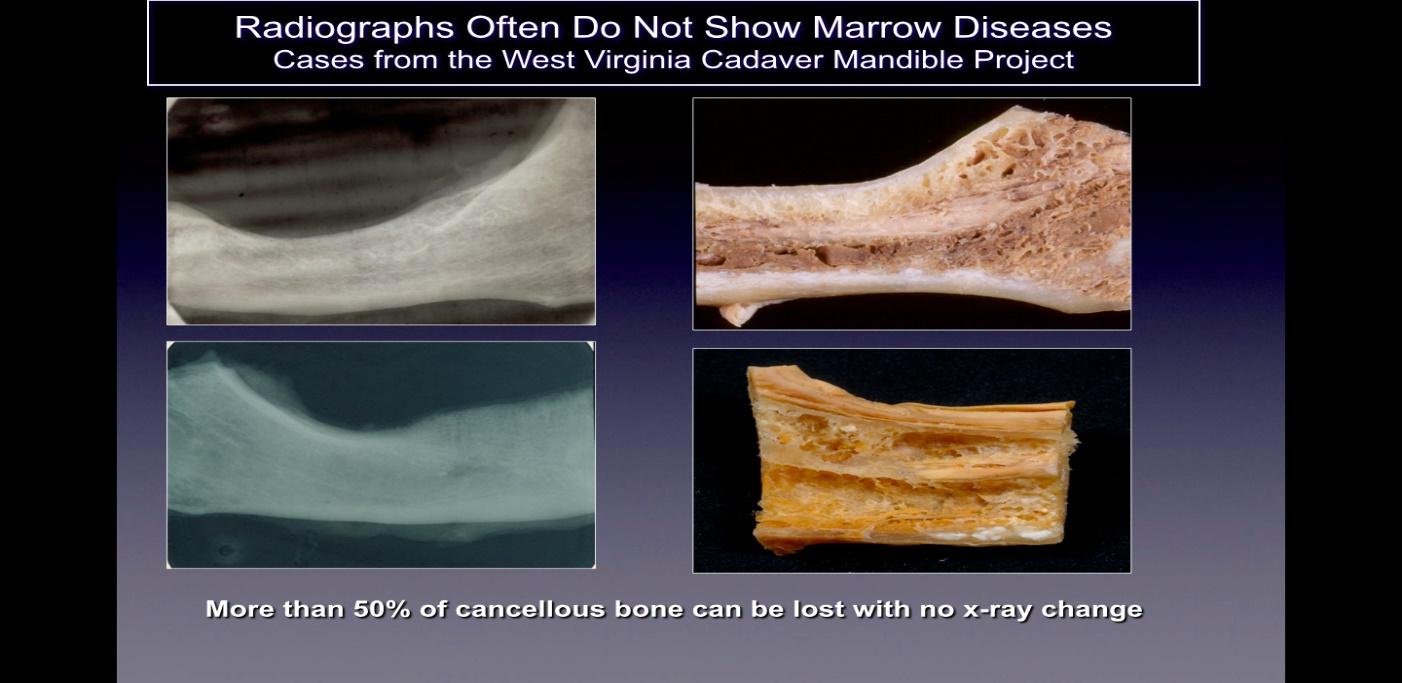
ábra 2 Felirat: A bal oldalon kétdimenziós röntgenfelvételek láthatók az állcsontokról, amelyeket a holttestekből vettek fel.
egészséges. Az ábra jobb oldalán ugyanazon állcsontok fényképei láthatók, amelyek nyilvánvaló nekrotikus kavitációt mutatnak.
A 2014-es Bouquot-ból készült ábra.
Klinikai vizsgálatok kimutatták, hogy a CBCT-képek segítenek a lézió tartalmának meghatározásában (folyadékkal telt, granulomatózus, szilárd stb.), esetleg segít megkülönböztetni a gyulladásos elváltozásokat, az odontogén vagy nem odontogén daganatokat, cisztákat és más jó- vagy rosszindulatú daganatokat. elváltozások .
A közelmúltban kifejlesztett szoftver, amely kifejezetten a különböző típusú CBCT eszközökhöz van integrálva, Hounsfield egységeket (HU) használ, amely lehetővé teszi a csontsűrűség szabványosított értékelését. A HU a testszövetek relatív sűrűségét jelenti egy kalibrált szürkeségi skála szerint, a levegő (-1000 HU), a víz (0 HU) és a csontsűrűség (+1000 HU) értékek alapján. A 3. ábra egy modern CBCT-kép különböző nézeteit mutatja.
Összefoglalva, a CBCT hasznosnak bizonyult az állkapocs-üregek diagnosztizálásában és kezelésében:
- A lézió méretének, kiterjedésének és háromdimenziós helyzetének azonosítása;
- A lézió más közeli létfontosságú anatómiai struktúrákhoz való közelségének azonosítása, mint pl
alsó alveoláris ideg, maxilláris sinus vagy szomszédos foggyökerek;
- A kezelési megközelítés meghatározása: műtéti kontra nem sebészeti; és
- Utókép készítése a gyógyulás mértékének és az esetleges szükséglet megállapításához
elváltozás újbóli kezelésére.
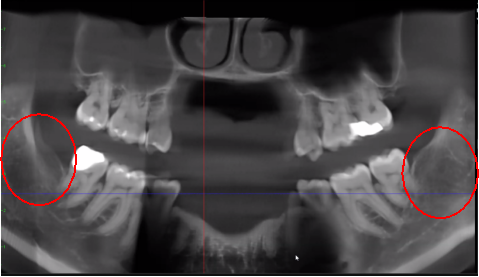
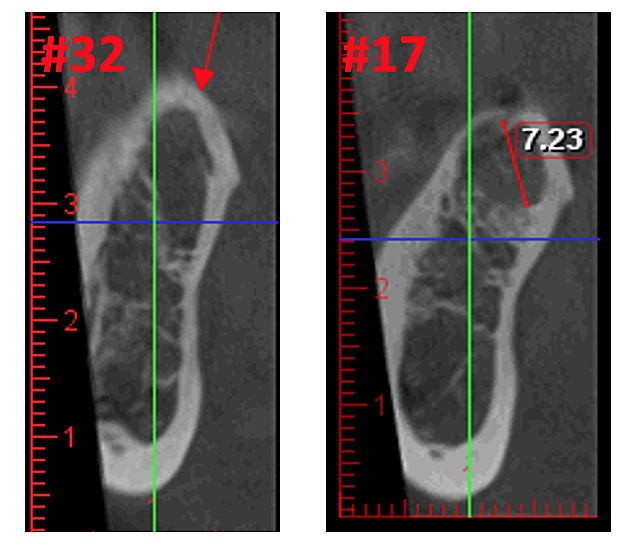
ábra 3 A CBCT kép jobb tisztasága a kifinomult szoftvertechnológiának köszönhetően, amely csökkenti a műtermékeket és a „zajt”, amit a fogászati implantátumok és a fémpótlások okozhatnak a képen. Ez lehetővé teszi a fogorvos és a páciens számára, hogy könnyebben láthassák az elváltozást. A felső panel egy CBCT panorámaképe, amely a bal (#17) és a jobb (#32) üreges elváltozások helyét és mértékét mutatja egy állcsont-osteonekrózisos betegben. A bal alsó panel az egyes webhelyek saggitális nézete. A jobb alsó panel a 3. hely háromdimenziós megjelenítése, amely a velőüreg feletti agykérgi porozitást mutatja. Dr. Reese jóvoltából.
Itt röviden megemlítjük az ultrahangos készüléket, a CaviTAU™®-t is, amelyet Európa egyes részein fejlesztettek ki és használnak, kifejezetten a felső és alsó állcsontok alacsony csontsűrűségű területeinek kimutatására, amelyek állcsontüregekre utalnak. Ez a transz-alveoláris ultrahangos ultrahangos (TAU-n) készülék potenciálisan egyenrangú a CBCT-vel összehasonlítva az állcsontvelő-rendellenességek kimutatásában, és további előnye, hogy a pácienst sokkal alacsonyabb szintű sugárzásnak teszi ki. Ez az eszköz jelenleg nem elérhető az Egyesült Államokban, de az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hatósága felülvizsgálja, és nagyon jól lehet, hogy Észak-Amerikában a CIMJD kezelésére használt elsődleges diagnosztikai eszköz.
Biomarkerek és szövettani vizsgálat
Az állcsontüregek gyulladásos természete miatt Lechner és Baehr 2017-ben megvizsgálták a kiválasztott citokinek és a betegség közötti lehetséges kapcsolatot. Az egyik különösen érdekes citokin „aktiváláskor szabályozott, normál T-sejt expresszálódik és szekretálódik” (RANTES). Ez a citokin, valamint a fibroblaszt növekedési faktor (FGF)-2 nagyobb mennyiségben expresszálódik kavitációs léziókban és CIMDJ-ben szenvedő betegekben. A 4. ábra, Dr. Lechner, összehasonlítja a RANTES szintjét kavitációban szenvedő betegeknél (piros sáv, balra) az egészséges kontrollok szintjével (kék sáv), amely több mint 25-ször magasabb szintet mutat a betegségben szenvedőknél. Lechner és munkatársai két megközelítést alkalmaznak a citokinszintek mérésére. Az egyik a citokinek szintjének vérből történő szisztémás mérése (Diagnostic Solutions Laboratory, USA.). A másik módszer az, hogy biopsziát vesznek közvetlenül a beteg helyről, amikor hozzáférnek egy szájpatológus általi értékeléshez. Sajnos jelenleg a lokalizált szövetmintavétel összetett feldolgozást és szállítást igényel, amely nem kutatási létesítményekben még nem valósult meg, de beható összefüggéseket biztosított.
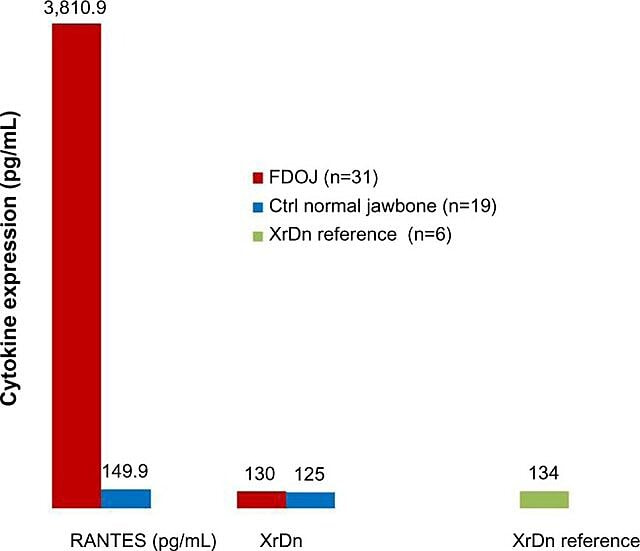
ábra 4 A RANTES megoszlása 31 FDOJ-esetben és 19 normál állcsontmintában, összehasonlítva a röntgensűrűség referenciaértékével mindkét csoportban a megfelelő területeken. rövidítések: RANTES, aktiváláskor szabályozott, normál T-sejt expresszált és szekretált kemokin (CC-motívum) ligandum 5; XrDn, röntgensűrűség; FDOJ, az állcsont zsíros degeneratív oszteonekrózisa; n szám; Ctrl, vezérlés. Dr. Lechner ábra. Rendszám: CC BY-NC 3.0
Fejlődő szempontok diagnosztikai célokra
Az állcsontüregek jelenléte klinikailag jól megalapozott. Az egyértelmű diagnózisok és a legjobb gyakorlati kezelési paraméterek azonban további kutatást igényelnek. Ezt szem előtt tartva szükséges röviden megemlíteni néhány érdekes és potenciálisan értékes technikát, amelyeket néhány gyakorló használ.
Elismert tény, hogy a további fiziológiai vizsgálatok értékes szűrési és diagnosztikai eszközök lennének. Az egyik ilyen eszköz, amelyet egyes szakemberek használnak, a termográfiai képalkotás. Az általános gyulladásos aktivitás a fej és a nyak felszínén lévő hőkülönbségek mérésével látható. A termográfia biztonságos, gyors, és a CBCT-hez hasonló diagnosztikai értékkel bír. Jelentős hátránya, hogy nincs meghatározva, ami megnehezíti a lézió szélének vagy kiterjedésének felismerését.
Akupunktúrás meridián értékelés
Egyes szakemberek egy lézió energetikai profilját vizsgálják az akupunktúrás meridián értékelés (AMA) segítségével, hogy meghatározzák annak hatását a megfelelő energiameridiánra. Az ilyen típusú értékelés a Voll szerint elektroakupunktúrán (EAV) alapul. Ezt a technikát, amely az ősi kínai orvosláson és az akupunktúrás elveken alapul, az Egyesült Államokban fejlesztették ki és tanítják. Az akupunktúrát a fájdalom enyhítésére és a gyógyulás elősegítésére használták. Az energiaáramlás (azaz a Chi) egyensúlyán alapul, a testben az energia meghatározott útvonalain keresztül. Ezek az útvonalak vagy meridiánok bizonyos szerveket, szöveteket, izmokat és csontokat kapcsolnak össze egymással. Az akupunktúra nagyon specifikus pontokat használ a meridiánon, hogy befolyásolja a meridiánon található összes testelem egészségét és vitalitását. Ezt a technikát az állcsont-betegség feltárására használták, amely, ha megoldódik, a látszólag független betegségeket is kezeli, mint például az ízületi gyulladás vagy a krónikus fáradtság szindróma. Ez a technika további vizsgálatra alkalmas (azaz az eredményeket dokumentálni kell, és longitudinális adatokat kell gyűjteni és terjeszteni).
Számos egyéni tényező növeli az állcsontüregek kialakulásának kockázatát, de általában a kockázat multifaktoriális. Az egyént érintő kockázatok lehetnek külső hatások, például környezeti tényezők, vagy belső hatások, például gyenge immunrendszer. A 2. és 3. táblázat a külső és belső kockázati tényezőket sorolja fel.


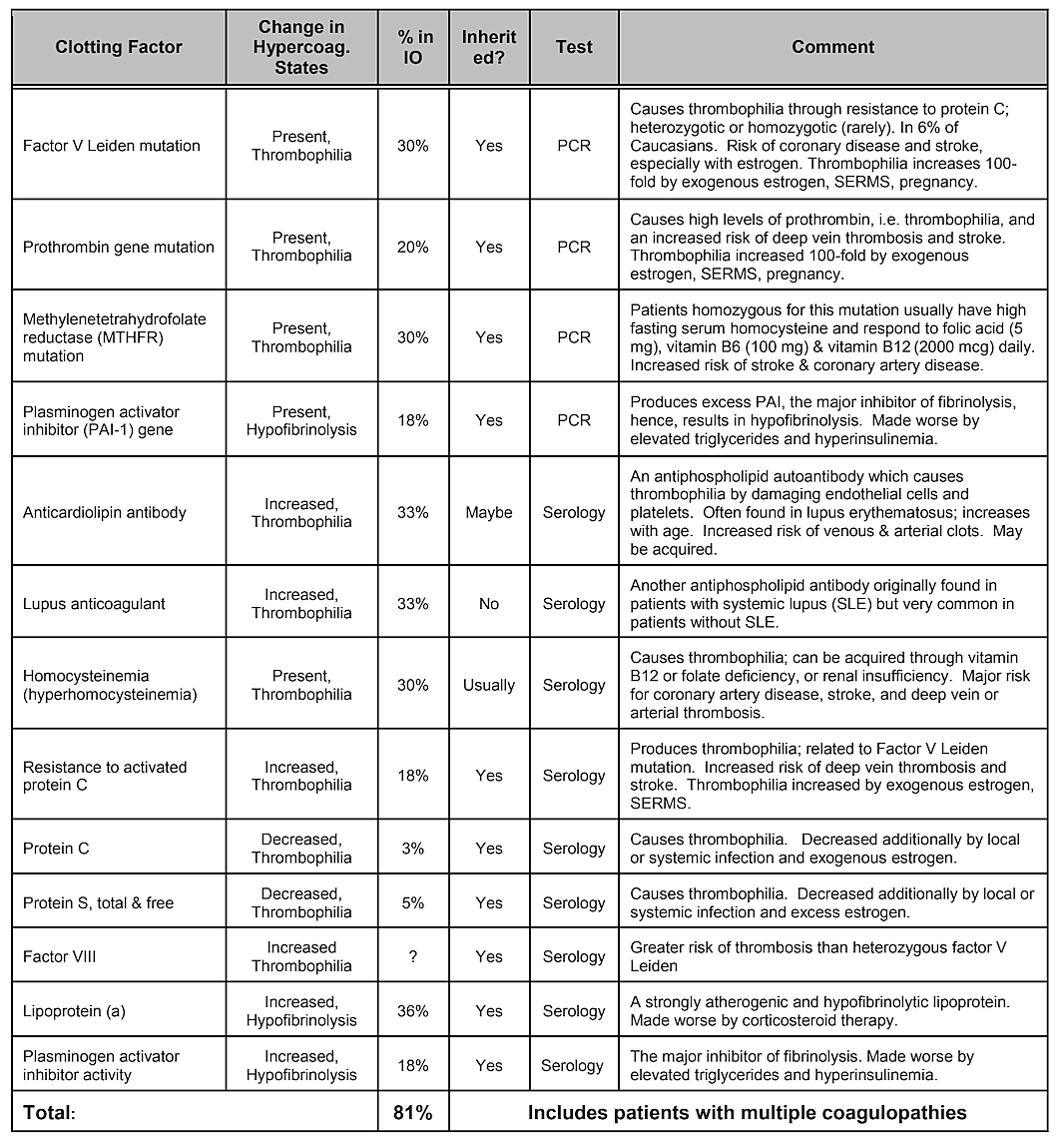
Vegye figyelembe, hogy a 2. táblázat, Belső kockázati tényezők, nem tartalmazza a genetikai hajlamot. Bár úgy gondolják, hogy a genetikai eltérések szerepet játszanak, egyetlen génvariációt vagy akár gének kombinációját sem azonosították kockázati tényezőként, azonban genetikai hatások valószínűek . Egy 2019-ben végzett szisztematikus irodalmi áttekintés kimutatta, hogy számos egyetlen nukleotid polimorfizmust azonosítottak, de nincs replikáció a vizsgálatok között. A szerzők arra a következtetésre jutottak, hogy tekintettel a kavitációkkal pozitív asszociációt mutató gének sokféleségére és a vizsgálatok reprodukálhatóságának hiányára, a genetikai okok szerepe mérsékeltnek és heterogénnek tűnik. A genetikai különbségek azonosításához azonban szükség lehet bizonyos populációk megcélzására. Valójában, amint már bebizonyosodott, az ischaemiás csontkárosodás egyik leggyakoribb és legalapvetőbb patofiziológiai mechanizmusa a hiperkoagulációs állapotokból származó túlzott véralvadás, amelynek általában genetikai háttere van, amint azt Bouquot és Lamarche (1999) leírta. A Dr. Bouquot által biztosított 4. táblázat felsorolja a hiperkoagulációval járó betegségi állapotokat, a következő 3 bekezdés pedig áttekintést ad Dr. Bouquot néhány megállapításáról, amelyeket a Maxillofacial Center for Education and Research kutatási igazgatójaként mutatott be.
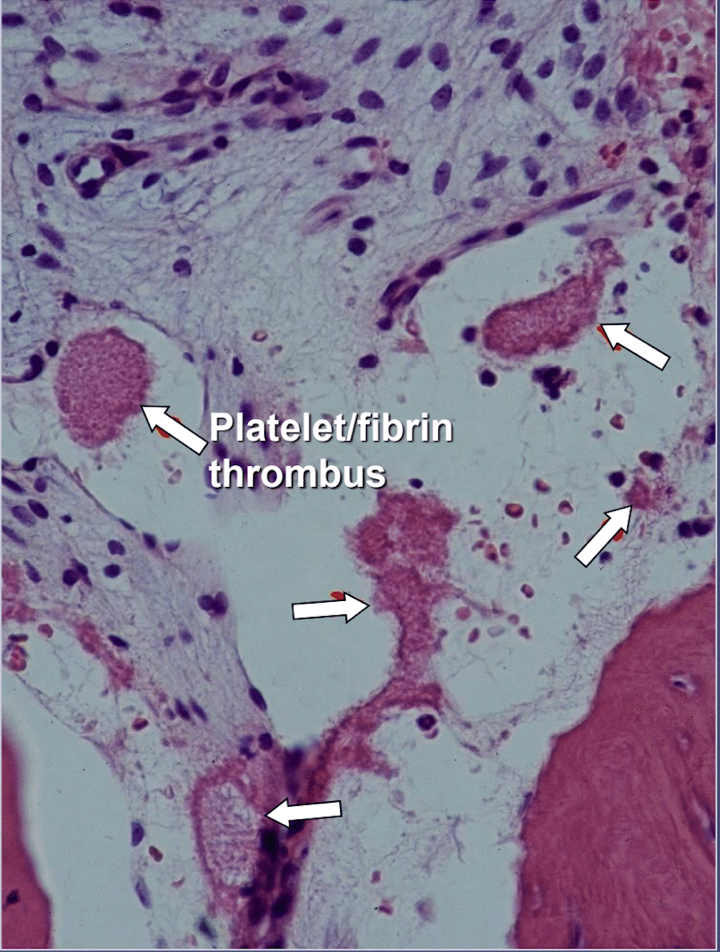
Az állcsont üregében egyértelmű bizonyíték van az ischaemiás osteonecrosisra, amely egy csontvelő-betegség, amelyben a csont az oxigén- és tápanyaghiány miatt elhalttá válik. Amint már említettük, számos tényező kölcsönhatásba léphet kavitáció kialakulásában, és a betegek akár 80%-ának van olyan problémája, amely rendszerint örökletes, a vérerekben kialakuló túlzott vérrögképződés miatt. Ez a betegség általában nem derül ki a rutin vérvizsgálatok során. A csont különösen érzékeny a hiperkoagulációs problémára, és nagymértékben kitágult ereket fejleszt; fokozott, gyakran fájdalmas belső nyomás; a vér stagnálása; és még infarktusokat is. Erre a hiperkoagulációs problémára utalhat a családban előfordult agyvérzés és szívinfarktus korai életkorban (55 év alatt), csípőprotézis vagy „ízületi gyulladás” (főleg korai életkorban), osteonecrosis (különösen korai életkorban), mély megbetegedés. vénás trombózis, tüdőembólia (vérrögök a tüdőben), retina vénás trombózis (rögök a szem retinájában) és visszatérő vetélés. Az állkapcsoknak 2 specifikus problémája van ezzel a betegséggel kapcsolatban: 1) a sérült csont nem képes ellenállni a fog- és ínybaktériumok alacsony fokú fertőzéseinek; és 2) a csont nem térhet vissza a fogorvosok által a fogorvosi munka során használt helyi érzéstelenítők által kiváltott csökkent véráramlásból. Az 5. ábra egy intravaszkuláris thrombus mikroszkópos képe.
Táblázat 4 Hiperkoagulációval járó kóros állapotok. Öt állcsontüreges beteg közül négynél van ilyen alvadás
faktor problémák.
A hiperkoaguláció kiváltó okától függetlenül a csontban rostos velő (a rostok élhetnek a tápanyaghiányban), zsíros, elhalt zsírvelő ("nedves rothadás"), vagy nagyon száraz, néha bőrszerű velő ("száraz rothadás"). ), vagy teljesen üreges velőtér („kavitáció”).
Bármely csont érintett lehet, de leggyakrabban a csípő, a térd és az állkapocs érintett. A fájdalom gyakran erős, de körülbelül 1/3-ard betegek nem éreznek fájdalmat. A szervezet nehezen gyógyul ki ebből a betegségből és 2/3rds Az esetek többségében a sérült csontvelő műtéti eltávolítása szükséges, általában küretekkel történő kaparással. A műtét csaknem 3/4-ben megszünteti a problémát (és a fájdalmat).ezer Az állkapocs-érintett betegek körében, bár a betegek 40%-ánál ismételt műtétekre, általában az elsőnél kisebb beavatkozásokra van szükség, néha az állkapocs más részein is, mivel a betegségnek gyakran vannak „kihagyási” léziói (azaz több helyen az állkapocsban). azonos vagy hasonló csontok), közöttük normál velővel. A csípőízületi betegek több mint fele végül az ellenkező csípőben kapja meg a betegséget. Több mint 1/3rd Az állcsontos betegek közül az állkapocs más kvadránsaiban kapja meg a betegséget. A közelmúltban azt találták, hogy a csípő vagy az állkapocs csontelhalásában szenvedő betegek 40%-a reagál az alacsony molekulatömegű heparinnal (Lovenox) vagy coumadinnal végzett véralvadásgátló kezelésre a fájdalom megszűnésével és a csontok gyógyulásával.
ábra 5 Az intravaszkuláris trombusok mikroszkópos képe
Ha nem gyógyszerészeti megközelítést keresünk a hiperkoaguláció kockázatának csökkentésére, mérlegelhetjük kiegészítő enzimek, például nattokináz vagy erősebb lumbrokináz alkalmazását, amelyek fibrinolitikus és véralvadásgátló tulajdonságokkal rendelkeznek. Ezenkívül ki kell zárni a rézhiányos állapotokat, amelyek véralvadási diszfunkcióval járnak, mivel az állcsontüregben szenvedő betegeknél fokozott a hiperkoaguláció kockázata.
SZISTÉMIAI ÉS KLINIKAI VONATKOZÁSOK
Az állcsontüregek jelenléte és a hozzájuk kapcsolódó patológia magában foglal néhány specifikus tünetet, de gyakran nem specifikus szisztémás tüneteket is. Ezért annak diagnosztizálását és kezelését a gondozócsoport alapos mérlegelésével kell megközelíteni. Az IAOMT 2014-es állásfoglalása óta a legegyedibb és legúttörőbb felismerés a látszólag egymással nem összefüggő krónikus gyulladásos állapotok megoldása a kavitációs kezelést követően. Függetlenül attól, hogy a szisztémás betegségek autoimmun természetűek vagy más módon fellépő gyulladások, jelentős javulásról számoltak be, beleértve a rák javulását. Az ezekkel a léziókkal kapcsolatos tünetegyüttes erősen individualizált, ezért nem általánosítható vagy könnyen felismerhető. Ezért az IAOMT azon a véleményen van, hogy ha egy betegnél állkapocsüregeket diagnosztizálnak, kapcsolódó lokalizált fájdalommal vagy anélkül, és egyéb szisztémás betegsége is van, amelyet korábban nem az állcsontüregnek tulajdonítottak, a betegnek további értékelésre van szüksége annak megállapítására, hogy a betegség összefüggésben áll-e , vagy a betegség következménye. Az IAOMT megkérdezte tagjait, hogy többet megtudjon arról, milyen szisztémás tünetek/betegségek oldódnak meg a kavitációs műtét után. Az eredményeket az I. melléklet tartalmazza.
Úgy tűnik, hogy az állcsontüregek gyengén vaszkularizált, nekrotikus elváltozásaiban keletkező citokinek jelenléte a gyulladásos citokinek fókuszaként funkcionál, amelyek a gyulladás más területeit aktívak és/vagy krónikusak tartják. A kezelést követő lokalizált állkapocsfájdalom enyhülése vagy legalábbis javulása remélhető és várható, de a gyulladásnak ez a fokális elmélete, amelyet az alábbiakban részletesen tárgyalunk, megmagyarázhatja, hogy miért van olyan sok látszólag „független” betegség, amelyek összefüggésben állnak a krónikus gyulladásos állapotokkal. kavitációs kezeléssel is csökkentik.
Az IAOMT 2014-es állásfoglalásában levont következtetések alátámasztására, amelyek összekapcsolják az állcsontüregeket és a szisztémás betegségeket, a közelmúltban Lechner, von Baehr és mások által publikált kutatások és klinikai tanulmányok azt mutatják, hogy az állcsont-kavitációs elváltozások olyan specifikus citokinprofilt tartalmaznak, amelyet más csontpatológiákban nem tapasztaltak. . Az egészséges állcsontmintákkal összehasonlítva a kavitációs patológiák folyamatosan a fibroblaszt növekedési faktor (FGF-2), az interleukin 1 receptor antagonista (Il-1ra) és különösen a RANTES erős felszabályozását mutatják. A RANTES-t, más néven CCL5-t (cc-motívum ligand 5), erős gyulladásgátló hatású kemotaktikus citokinként írták le. Ezekről a kemokinekről kimutatták, hogy az immunválasz több szakaszában interferálnak, és jelentős mértékben részt vesznek különböző kóros állapotokban és fertőzésekben. A vizsgálatok kimutatták, hogy a RANTES számos szisztémás betegségben, például ízületi gyulladásban, krónikus fáradtság szindrómában, atópiás dermatitisben, nephritisben, vastagbélgyulladásban, alopeciában, pajzsmirigy-rendellenességekben, valamint a sclerosis multiplex és a Parkinson-kór elősegítésében is szerepet játszik. Ezenkívül a RANTES-ről kimutatták, hogy felgyorsítja a tumornövekedést.
A fibroblaszt növekedési faktorok szerepet játszanak az állcsontüregekben is. A fibroblaszt növekedési faktorok, az FGF-2 és a hozzájuk kapcsolódó receptorok számos kulcsfontosságú funkcióért felelősek, beleértve a sejtproliferációt, a túlélést és a migrációt. Arra is hajlamosak, hogy rákos sejtek eltérítsék őket, és számos rákbetegségben onkogén szerepet játszanak. Például az FGF-2 elősegíti a daganatok és a rák progresszióját prosztatarákban. Ezenkívül az FGF-2 szintek közvetlen összefüggést mutattak a progresszióval, a metasztázisokkal és a rossz túlélési prognózissal kolorektális rákos betegeknél. A rákmentes kontrollokhoz képest a gyomorrákos betegek szérumában szignifikánsan magasabb az FGF-2 szintje. Ezek a gyulladásos hírvivők számos súlyos betegségben szerepet játszanak, akár gyulladásos természetűek, akár rákosak. A RANTES/CCL5-tel és az FGF-2-vel ellentétben az IL1-ra-ról kimutatták, hogy erős gyulladásgátló mediátorként működik, hozzájárulva a gyakori gyulladásos jelek hiányához egyes kavitációs léziókban.
A RANTES és az FGF-2 túlzott szintjét a kavitációs léziókban összehasonlították és összekapcsolták más szisztémás betegségek, például amiotrófiás laterális szklerózis, (ALS) szklerózis multiplex (MS), rheumatoid arthritis és emlőrák esetén megfigyelt szintekkel. Valójában ezeknek a hírvivőknek az állkapocs-üregekben észlelt szintje magasabb, mint az ALS- és SM-betegek szérumában és agy-gerincvelői folyadékában. Lechner és von Baehr jelenlegi kutatása a RANTES 26-szoros növekedését mutatta ki emlőrákos betegek állcsont-osteonekrotikus elváltozásaiban. Lechner és munkatársai szerint a kavitációból származó RANTES az emlőrák kialakulásának és progressziójának gyorsítója lehet.
Amint azt korábban említettük, számos tünetmentes állkapocs-üregesedés fordul elő. Ezekben az esetekben az akut pro-inflammatorikus citokinek, például a TNF-alfa és az IL-6 NEM láthatók megnövekedett számban a kavitációs minták patohistológiai leleteiben. Ezeknél a betegeknél a gyulladást elősegítő citokinek hiánya egy gyulladásgátló citokin, interleukin 1-receptor antagonista (Il-1ra) magas szintjéhez kapcsolódik. Az ésszerű következtetés az, hogy az állcsontüreggel összefüggő akut gyulladás a magas RANTES/FGF-2 szint szabályozása alatt áll. Ennek eredményeként a diagnózis felállításához Lechner és von Baehr azt javasolja, hogy ne helyezzék el a hangsúlyt a gyulladás jelenlétére, és vegyék figyelembe a jelátviteli útvonalat, elsősorban a RANTES/FGF-2 túlzott expresszióján keresztül. A RANTES/FGF-2 magas szintje kavitációs betegekben azt jelzi, hogy ezek a léziók hasonló és egymást kölcsönösen erősítő patogén jelátviteli útvonalakat okozhatnak más szervek felé. Az immunrendszer a veszélyjelzésekre reagálva aktiválódik, amelyek különböző, veleszületett molekuláris utakat idéznek elő, amelyek gyulladásos citokintermelésben és az adaptív immunrendszer esetleges aktiválódásában csúcsosodnak ki. Ez alátámasztja azt az elképzelést és elméletet, hogy az állkapocscsont-üregek a RANTES/FGF-2 termelésen keresztül a krónikus gyulladásos betegségek alapvető okai lehetnek, és tovább magyarázza, miért nem mindig látja vagy érzi a páciens a gyulladás akut tüneteit az állcsont elváltozásaiban. maguk. Így az állcsont üregei és ezek az érintett hírvivők a gyulladásos betegség integratív aspektusát jelentik, és a betegség lehetséges etiológiájaként szolgálnak. A kavitációk eltávolítása kulcsfontosságú lehet a gyulladásos betegségek visszafordításában. Ezt támasztja alá az a megfigyelés, hogy a szérum RANTES-szintje sebészeti beavatkozás után csökken 5 emlőrákos betegnél (lásd 5. táblázat). A RANTES/CCL5 szintek további kutatása és tesztelése betekintést nyújthat ebbe az összefüggésbe. A biztató megfigyelések az állcsontüregben szenvedő betegek életminőségének javulása, legyen szó a műtét helyén bekövetkezett enyhülésről, vagy a krónikus gyulladás vagy betegség másutt mérséklődéséről.
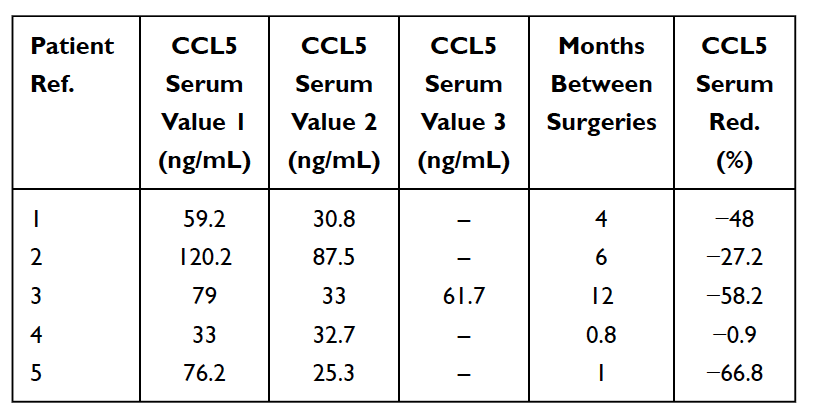
Táblázat 5
A RANTES/CCL5 csökkenése (piros) a szérumban 5 emlőrákos betegnél, akiket az állcsont zsír-degeneratív oszteonekrózisa (FDOJ) miatt műtéten estek át. Táblázat adaptálva
Lechner et al, 2021. Kifejezett állkapocs-kavitáció RANTES/CCL5: Esettanulmányok az állcsont csendes gyulladásának és a mellrák ismeretelméletének összekapcsolásáról. Mellrák: Célok és terápia.
A kavitációs elváltozások kezelésével kapcsolatos szakirodalom kevéssége miatt az IAOMT felmérte a tagságát, hogy információkat gyűjtsön arról, hogy milyen trendek és kezelések fejlődnek az „ellátás színvonala” felé. A felmérés eredményeit röviden a II. melléklet tárgyalja.
A sérülések helyének és méretének meghatározása után kezelési módokra van szükség. Az IAOMT azon a felfogáson van, hogy általában elfogadhatatlan „halott csont” hagyása az emberi testben. Ez olyan adatokon alapul, amelyek arra utalnak, hogy az állkapocs kavitációja lehet a szisztémás citokinek és endotoxinok góca, amelyek elindítják a beteg általános egészségi állapotának romlását.
Ideális körülmények között biopsziát kell végezni az állcsont bármely patológiájának diagnózisának megerősítésére és az egyéb betegségek kizárására. Ezután olyan kezelésre van szükség, amely eltávolítja vagy megszünteti az érintett patológiát, és serkenti a normális, létfontosságú csontok újranövekedését. Jelenleg a szakértői irodalomban az érintett nem létfontosságú csont kivágásából álló sebészeti terápia tűnik az állcsontüregek kedvelt kezelésének. A kezelés helyi érzéstelenítők alkalmazását jelenti, ami fontos szempont. Korábban úgy gondolták, hogy az ismert érösszehúzó tulajdonságokkal rendelkező, epinefrint tartalmazó érzéstelenítők alkalmazása kerülendő olyan betegeknél, akiknél a vérkeringés már a betegséggel összefüggésben károsodott. Egy sor molekuláris vizsgálatban azonban az oszteoblasztos differenciálódás fokozódott az epinefrin használatával. Ezért a klinikusnak eseti alapon kell eldöntenie, hogy használja-e az epinefrint, és ha igen, akkor a legjobb eredményt biztosító mennyiséget.
A sebészeti decortication és a lézió alapos gyógyítását követően, valamint steril normál sóoldattal végzett öntözést követően a gyógyulást fokozza a vérlemezkében gazdag fibrin (PRF) graftoknak a csontüregbe történő elhelyezése. A vérlemezkében gazdag fibrinkoncentrátumok sebészeti eljárásokban történő alkalmazása nem csak a véralvadás szempontjából előnyös, hanem abból a szempontból is, hogy növekedési faktorokat szabadít fel a műtétet követő tizennégy napon belül. A PRF graftok és egyéb kiegészítő terápiák alkalmazása előtt az állcsont osteonecroticus lézió műtét utáni visszaesése az esetek 40%-ában fordult elő.
A 2. táblázatban vázolt külső kockázati tényezők áttekintése határozottan azt sugallja, hogy megfelelő műtéti technikával és orvos/beteg interakcióval a kedvezőtlen kimenetelek elkerülhetők, különösen az arra érzékeny populációkban. Célszerű megfontolni az atraumatikus technikák alkalmazását, a parodontális és egyéb fogászati betegségek minimalizálását vagy megelőzését, valamint olyan fegyverzet kiválasztását, amely lehetővé teszi a legjobb gyógyulási eredményeket. A negatív következmények minimalizálásában segíthet, ha alapos műtét előtti és utáni utasításokat ad a páciensnek, beleértve a cigarettaszívással kapcsolatos kockázatokat is.
A 2. és 3. táblázatban felsorolt lehetséges kockázati tényezők széles listáját szem előtt tartva javasolt a beteg kiterjesztett gondozási csoportjával való konzultáció, hogy megfelelően meg lehessen állapítani minden lehetséges rejtett kockázati tényezőt, amely hozzájárulhat az állcsontüregek kialakulásához. Például az állcsontüregek kezelésénél fontos szempont, hogy az egyén szed-e antidepresszánsokat, különösen szelektív szerotonin újrafelvétel-gátlókat (SSRI). Az SSRI-k csökkent csonttömeg-sűrűséggel és megnövekedett törések arányával jártak együtt. Az SSRI Fluoxetine (Prozac) közvetlenül gátolja az oszteoblasztok differenciálódását és mineralizációját. Legalább két független tanulmány, amely az SSRI-használókat a kontrollokhoz képest vizsgálta, kimutatta, hogy az SRRI-használat rosszabb panoráma morfometriai indexekkel jár.
Az előkezelés is hozzájárulhat a sikeres kezelési eredményekhez. Ez magában foglalja a gyógyulást elősegítő szöveti környezet megteremtését azáltal, hogy a szervezetet megfelelő mennyiségű megfelelő tápanyaggal látják el, amelyek javítják a biológiai terepet azáltal, hogy optimalizálják a szervezet homeosztázisát. A prekondicionálási taktika nem mindig lehetséges vagy elfogadható a beteg számára, de sokkal fontosabb azoknál a betegeknél, akiknek ismert a fogékonysága, mint például a genetikai hajlamúak, gyógyulási zavarok vagy veszélyeztetett egészségi állapotúak. Ilyen esetekben kritikus fontosságú, hogy ez az optimalizálás megtörténjen az oxidatív stressz szintjének minimalizálása érdekében, amely nemcsak serkentheti a betegség folyamatát, hanem megzavarhatja a kívánt gyógyulást.
Ideális esetben az állcsontüregek kezelése előtt be kell fejezni a testet érő toxikus terhelés, például a fluorid és/vagy a higany csökkentését a fogászati amalgámtömésekből. A higany kiszoríthatja a vasat a mitokondriumok elektronszállító láncában. Ennek eredményeként a szabad vas (vas vagy Fe++) feleslegben keletkezik, káros reaktív oxigénfajták (ROS) keletkeznek, más néven szabad gyökök, amelyek oxidatív stresszt okoznak. A csontszövetben lévő vasfelesleg gátolja az oszteoblasztok megfelelő működését is, ami nyilvánvalóan negatív hatással lesz a csontbetegség gyógyítására.
A kezelés előtt egyéb hiányosságokat is orvosolni kell. A biológiailag hozzáférhető réz, magnézium és retinol hiánya esetén a vas anyagcseréje és újrahasznosítása szabályozatlanná válik a szervezetben, ami hozzájárul a szabad vas feleslegéhez a rossz helyre, ami még nagyobb oxidatív stresszhez és betegségek kockázatához vezet. Pontosabban, a szervezetben számos enzim (például a ceruloplazmin) inaktívvá válik, ha nincs elegendő biológiailag hozzáférhető réz-, magnézium- és retinolszint, ami állandóvá teszi a szisztémás vasszabályozási zavarokat és az ebből eredő oxidatív stressz és a betegségek kockázatának növekedését.
Alternatív kezelési stratégiák
Az elsődleges vagy támogató terápiaként használt alternatív technikákat is értékelni kell. Ezek közé tartozik a homeopátia, az elektromos stimuláció, a fényterápia, például a fotobiomoduláció, valamint a lézer, az orvosi minőségű oxigén/ózon, a hiperbár oxigén, a véralvadásgátló módszerek, a Sanum-gyógyszerek, a táplálkozás és a táplálkozási szerek, az infravörös szauna, az intravénás ózonterápia, az energiakezelések és mások. Jelenleg nem végeztek olyan tudományt, amely megerősítené, hogy ezek az alternatív kezelési formák életképesek vagy hatástalanok. Meg kell határozni a megfelelő gyógyulást és méregtelenítést biztosító ellátási normákat. A siker értékelési technikáit tesztelni és szabványosítani kell. Értékelésre elő kell terjeszteni azokat a protokollokat vagy eljárásokat, amelyek segítenek meghatározni, hogy mikor megfelelő a kezelés és mikor nem.
A kutatások kimutatták, hogy az állcsontüregek jelenléte alattomos betegségi folyamat, amely a véráramlás csökkenésével jár. A károsodott medulláris véráramlás rosszul mineralizált és nem megfelelő vaszkularizációhoz vezet az állcsont azon területein, amelyek kórokozókkal megfertőződhetnek, fokozva a sejthalált. A kavitációs elváltozásokon belüli lassú véráramlás megkérdőjelezi az antibiotikumok, tápanyagok és immunhírvivők szállítását. Az ischaemiás környezet krónikus gyulladásos mediátorokat is tartalmazhat és elősegítheti, amelyek még károsabbak lehetnek a szisztémás egészségre. Genetikai hajlam, csökkent immunfunkció, bizonyos gyógyszerek hatásai, traumák és fertőzések, valamint egyéb tényezők, mint például a dohányzás, előidézhetik vagy felgyorsíthatják az állcsontüregek kialakulását.
Dr. Jerry Bouquot kiváló állcsont-patológussal együtt az IAOMT bemutatja és elősegíti az állcsont üreges elváltozásainak szövettani és kórtanilag helyes azonosítását, mint az állcsont krónikus iszkémiás medulláris betegségét, CIMDJ-t. Bár a történelemben és jelenleg is számos név, betűszó és kifejezés jelöli ezt a betegséget, az IAOMT meg van győződve arról, hogy ez a legmegfelelőbb kifejezés az állcsontüregekben gyakran előforduló kóros és mikroszövettani állapot leírására.
Bár a legtöbb állcsont-kavitációs elváltozást nehéz diagnosztizálni rutin röntgenfelvételekkel, és a legtöbb nem fájdalmas, soha nem szabad azt feltételezni, hogy a betegség folyamata nem létezik. Számos betegségi folyamat van, amelyet nehéz diagnosztizálni, és sok olyan, amely nem fájdalmas. Ha a fájdalmat használnánk a kezelés indikátoraként, a fogágybetegség, a cukorbetegség és a legtöbb rák kezelés nélkül maradna. A mai fogorvos a módszerek széles spektrumával rendelkezik az állcsontüregek sikeres kezelésére, és a betegség felismerésének és a kezelés ajánlásának elmulasztása nem kevésbé súlyos, mint a fogágybetegség diagnosztizálásának és kezelésének elmulasztása. Betegeink egészsége és jóléte érdekében a paradigmaváltás kulcsfontosságú minden egészségügyi szakember számára, beleértve a fogorvosokat és az orvosokat is, hogy 1) felismerjék az állkapocs-üregek előfordulását, és 2) ismerjék el az állcsontüregek és a szisztémás betegségek közötti kapcsolatot.
IAOMT 2. FELMÉRÉS EREDMÉNYEI (2023)
Amint azt a cikk röviden tárgyalja, a nem kapcsolódó állapotok gyakran megszűnnek a kavitációs műtét után. Annak érdekében, hogy többet megtudjon arról, hogy milyen típusú állapotok oldódnak meg, és hogyan történik a proximális remisszió a műtéttel kapcsolatban, egy második felmérést küldtünk ki az IAOMT tagságának. A felméréshez összeállították azoknak a tüneteknek és állapotoknak a listáját, amelyeknél a bizottság tagjai a műtét után javulást észleltek. A válaszadókat arról kérdeztük, hogy észlelték-e a műtét után elmúló állapotok valamelyikét, és ha igen, milyen mértékben. Azt is megkérdezték, hogy a tünetek gyorsan elmúlnak-e, vagy a javulás két hónapnál tovább tartott. Ezen túlmenően a válaszadókat megkérdezték arról, hogy jellemzően egyes helyeken, több egyoldalú helyen vagy egy műtéten belül minden helyen végeztek-e műtétet. A felmérés eredményeit az alábbi ábrákon mutatjuk be. Az adatok előzetesek, mivel a válaszadók száma alacsony volt (33), és néhány adat hiányzik.
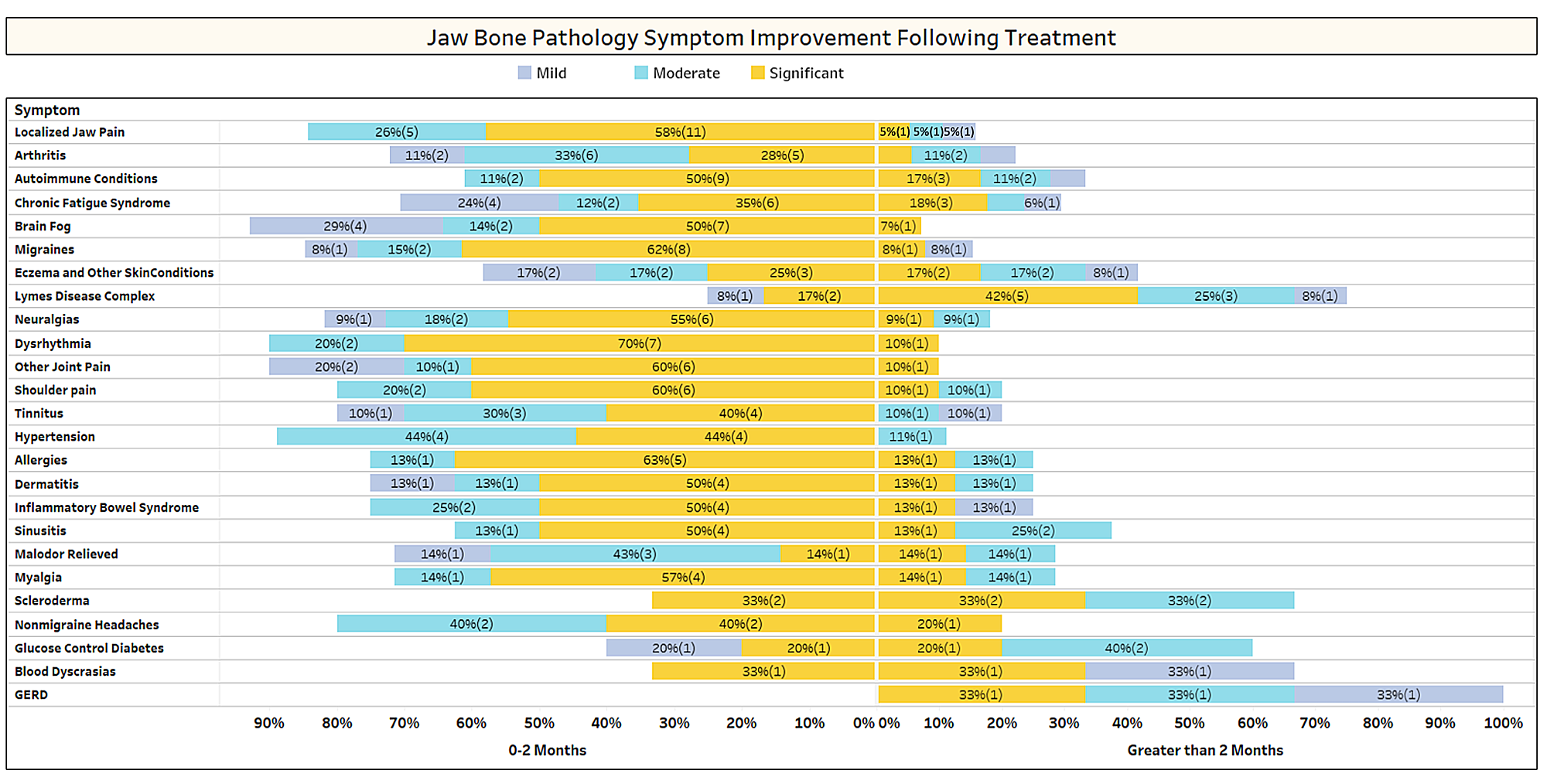
Appx I 1. ábra A válaszadók a javulás mértékét (enyhe, közepes vagy szignifikáns) értékelték, és megjegyezték, hogy a javulás gyorsan (0-2 hónap) vagy hosszabb ideig (> 2 hónap) következett be. Az állapotok/tünetek a legtöbbször jelentett sorrendben vannak felsorolva. Vegye figyelembe, hogy a legtöbb állapot/tünet kevesebb, mint két hónap alatt megszűnt (a középvonal bal oldalán).
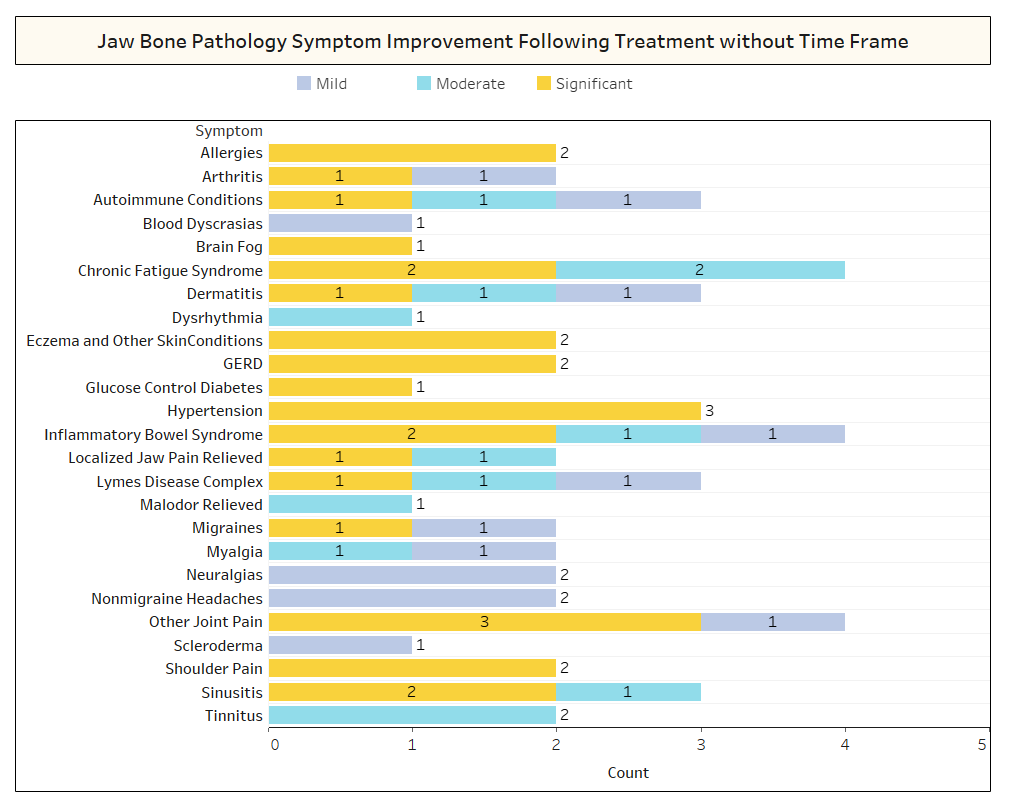
Appx I 2. ábra Amint fentebb látható, a válaszadók több esetben nem vették figyelembe a megfigyelt fejlesztések felépülési idejét.
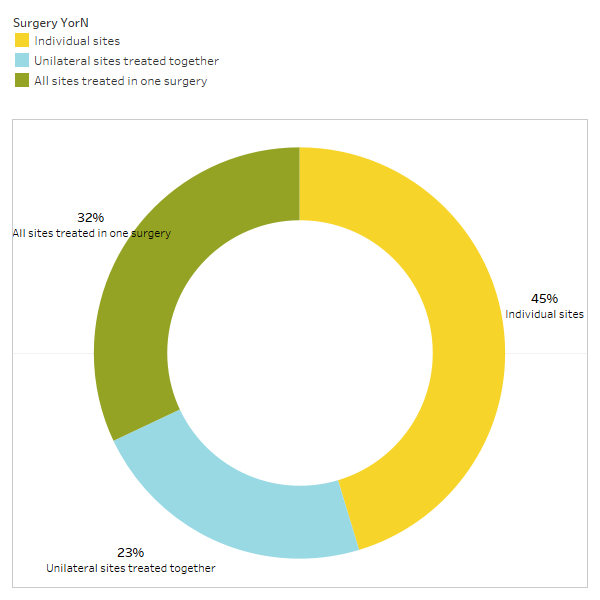
Appx I 3. ábra A válaszadók a következő kérdésre válaszoltak: „Általában ajánlod/teljesíted?
az egyes helyeken végzett műtétek, az egyoldali együtt kezelt területek vagy az egy műtét során kezelt összes hely?”
IAOMT 1. FELMÉRÉS EREDMÉNYEI (2021)
A kavitációs elváltozások kezelésével kapcsolatos szakirodalom és klinikai esetismertetések szűkössége miatt az IAOMT felmérte tagságát, hogy információkat gyűjtsön arról, hogy milyen trendek és kezelések fejlődnek az „ápolási standard” irányába. A teljes felmérés elérhető az IAOMT webhelyén (megjegyzendő, hogy nem minden gyakorló válaszolt minden felmérési lekérdezésre).
Röviden összefoglalva, a 79 válaszadó többsége műtéti kezelést kínál, amely magában foglalja a lágyrészek reflexióját, a kavitációs hely műtéti elérését, valamint az érintett terület fizikai „kitisztítását” és fertőtlenítését. Gyógyszerek, tápanyagok és/vagy vérkészítmények széles skáláját használják a lézió gyógyulásának elősegítésére a lágyrész-metszés lezárása előtt.
A forgófúrókat gyakran használják a csontsérülés megnyitására vagy eléréséhez. A legtöbb klinikus kézi műszert használ a beteg csont kivetésére vagy kikaparására (68%), de más technikákat és eszközöket is alkalmaznak, például forgófúrót (40%), piezoelektromos (ultrahangos) műszert (35%) vagy ER:YAG lézer (36%), amely egy fotoakusztikus adatfolyamhoz használt lézerfrekvencia.
Miután a helyszínt kitisztították, eltávolították és/vagy kikúrálták, a legtöbb válaszadó ózonos vizet/gázt használ a fertőtlenítésre és a gyógyulás elősegítésére. A válaszadók 86%-a PRF-et (thrombocytában gazdag fibrint), PRP-t (thrombocytában gazdag plazmát) vagy ozonált PRF-et vagy PRP-t használ. Egy ígéretes fertőtlenítési technika a szakirodalomban és ezen a felmérésen belül (42%) az Er:YAG intraoperatív alkalmazása. A válaszadók 32%-a nem használ semmilyen csontgraftot a kavitációs hely kitöltésére.
A legtöbb válaszadó (59%) jellemzően nem veszi biopsziát a léziókból, különböző okokra hivatkozva: költség, életképes szövetminta beszerzésének képtelensége, patológiai laboratórium megtalálásának nehézsége vagy a betegség állapotának bizonyossága.
A legtöbb válaszadó nem használ antibiotikumot a műtét előtt (79%), a műtét alatt (95%) vagy a műtét után (69%). Egyéb intravénás támogatásként a dexametazon szteroidokat (8%) és a C-vitamint (48%) használják. Sok válaszadó (52%) alkalmaz posztoperatívan az alacsony szintű lézerterápiát (LLLT) gyógyító célokra. Sok válaszadó a gyógyulási időszak előtt (81%) és alatt (93%) tápanyag-támogatást javasol, beleértve a vitaminokat, ásványi anyagokat és különféle homeopátiás szereket.
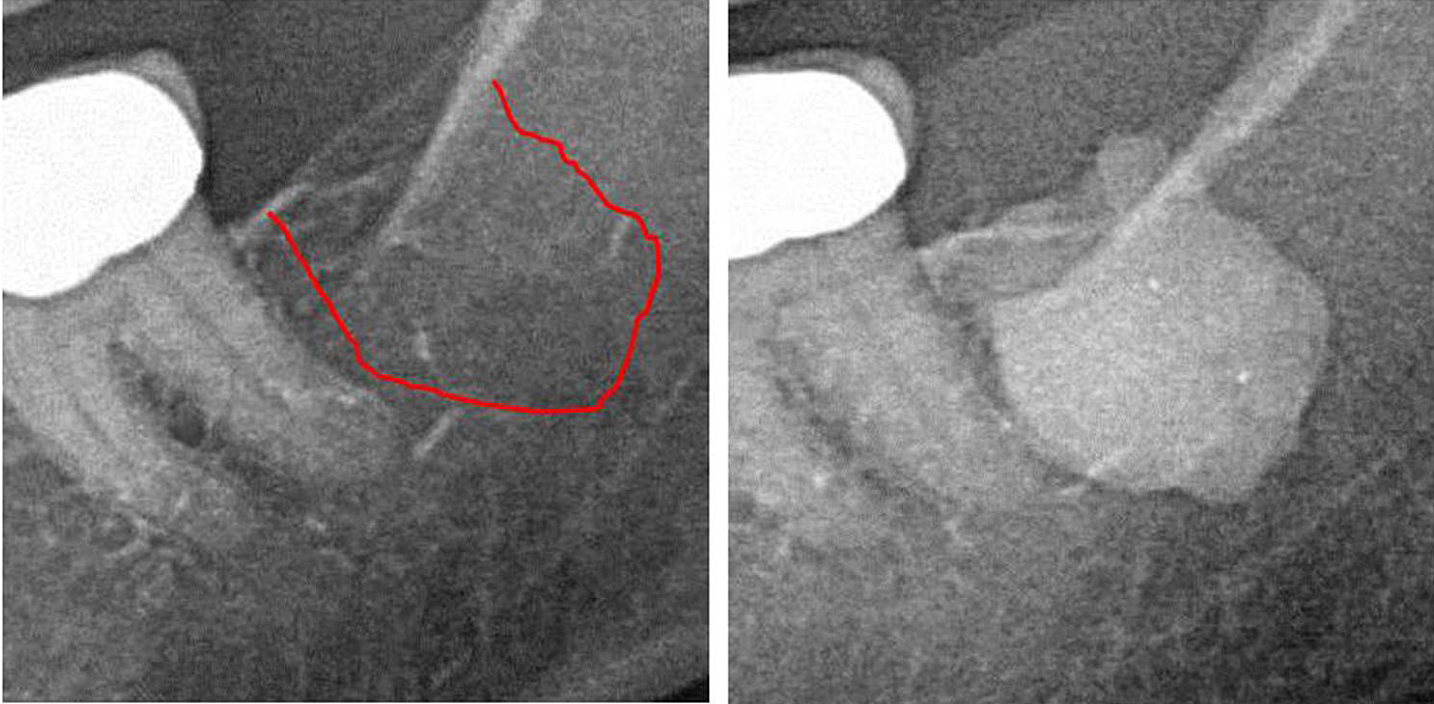 képek
képek
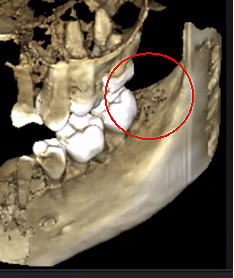
III. függelék 1. ábra Bal oldali panel: A 2-as terület 38D röntgendiagnosztikája. Jobb oldali panel: Az FDO) kiterjedésének dokumentálása a 38/39 retromoláris területen kontrasztanyag alkalmazásával FDOJ műtét után.
rövidítések: FDOJ, az állcsont zsíros degeneratív oszteonekrózisa.
Lechner et al, 2021. „Állkapcsont-kavitáció kifejezett RANTES/CCL5: Esettanulmányok az állcsont csendes gyulladásának és a mellrák ismeretelméletének összekapcsolásáról.” Mellrák: Célok és terápia
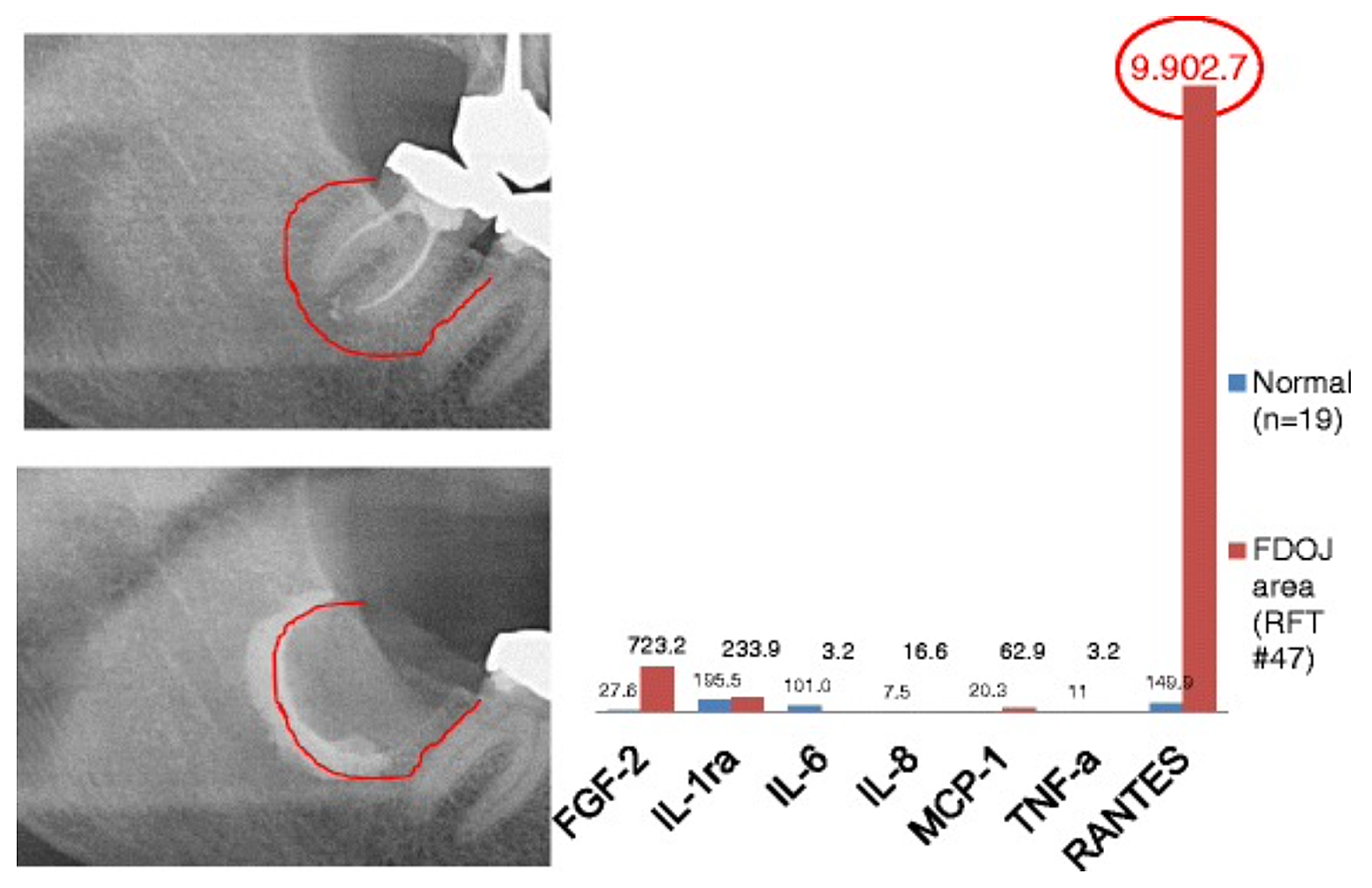
Appx 3 2. ábra Hét citokin (FGF-2, IL-1ra, IL-6, IL-8, MCP-1, TNF-a és RANTES) összehasonlítása az FDOJ-ban az RFT #47 alatti citokinekkel az egészséges állcsontban (n = 19). Az FDOJ kiterjesztésének intraoperatív dokumentációja a jobb alsó állcsontban, az RFT #47 #47 apikális területén, kontrasztanyaggal az RFT #47 műtéti eltávolítása után.
rövidítések: FDOJ, az állcsont zsíros degeneratív oszteonekrózisa.
Lechner és von Baehr, 2015-ből átdolgozva. „A RANTES/CCL5 kemokin, mint ismeretlen kapcsolat az állcsont sebgyógyulása és a szisztémás betegség között: a jóslat és a testreszabott kezelések a láthatáron?” Az EPMA Journal
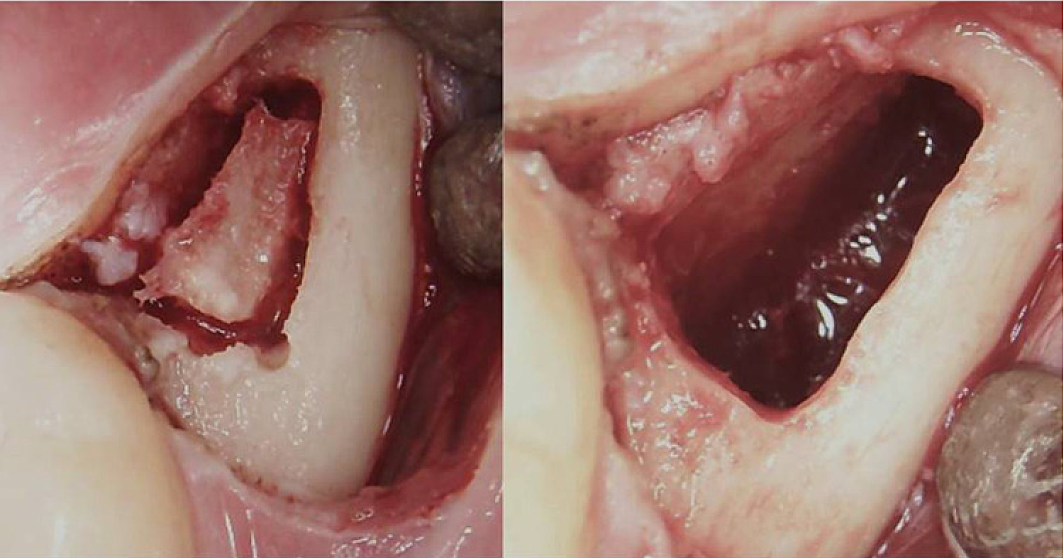
III. függelék 3. ábra Sebészeti beavatkozás retromoláris BMDJ/FDOJ esetén. Bal oldali panel: a mucperiostealis lebeny lehajtása után a kéregben csontablak keletkezett. Jobb panel: küretett velőüreg.
Rövidítések: BMDJ, csontvelő-hiba az állcsontban; FDOJ, az állcsont zsíros degeneratív oszteonekrózisa.
Lechner et al, 2021. „A krónikus fáradtság szindróma és az állkapocs csontvelő-hibái – esetjelentés a kiegészítő fogászati röntgendiagnosztikáról ultrahanggal”. International Medical Case Reports Journal
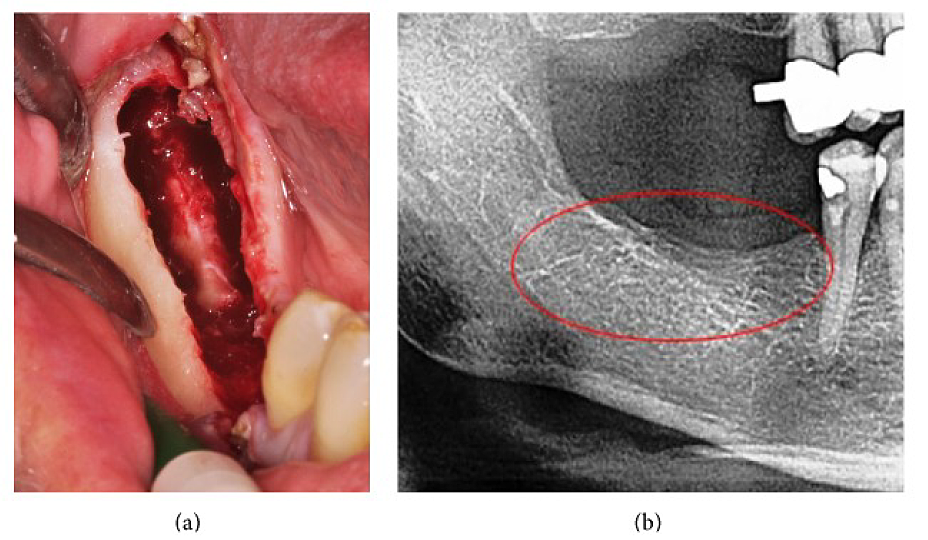
III. függelék 4. ábra (a) FDOJ kürettéje az alsó állkapocsban, denudált infra-alveoláris ideggel. (b) Megfelelő röntgenfelvétel az állcsont kóros folyamatának jelei nélkül.
Rövidítések: FDOJ, az állcsont zsíros degeneratív oszteonekrózisa
Átdolgozva Lechner et al, 2015. „Perifériás neuropátiás arc/trigeminális fájdalom és RANTES/CCL5 állkapocs-kavitációban”. Bizonyítékokon alapuló kiegészítő és alternatív gyógyászat
Appx III film 1
Videoklip (kattintson duplán a képre a klip megtekintéséhez) állcsont-műtétről készült, amelyen zsírgömbök és gennyes váladék látható az állcsontjából egy olyan betegnél, akinél állcsont-elhalás gyanúja merült fel. Dr. Miguel Stanley, DDS jóvoltából
Appx III film 2
Videoklip (kattintson duplán a képre a klip megtekintéséhez) állcsont-műtétről készült, amelyen zsírgömbök és gennyes váladék látható az állcsontjából egy olyan betegnél, akinél állcsont-elhalás gyanúja merült fel. Dr. Miguel Stanley, DDS jóvoltából
Az oldal más nyelven történő letöltéséhez vagy nyomtatásához először válassza ki a nyelvet a bal felső sarokban található legördülő menüből.
Az IAOMT álláspontja az emberi állcsont-kavitációkról Szerzők













